【“俊”医“明”眼】“偷”走你视力的眼病——青光眼
青光眼、白内障和黄斑变性是世界三大致盲眼病之一。

今年3月7日-13日是第14个“世界青光眼周”。世界青光眼周是由世界青光眼联合会和世界青光眼患者联合会共同发起的一项全球性行动,旨在让更多人知道青光眼、了解青光眼,达到早发现、早治疗的目的,从而避免永久性视力丧失。
青光眼就是由于眼球内压力的异常升高,造成视神经损伤、变性、萎缩,最后导致视功能损害。
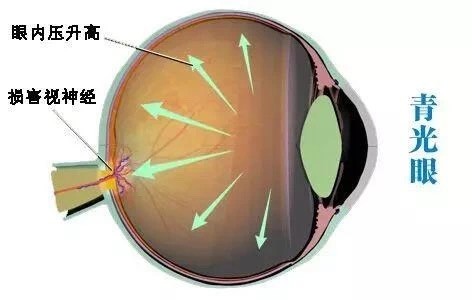
青光眼首先为视野损害,表现为视野逐步地缺损、缩小,一但到视力明显下降,已经就到青光眼晚期了,离全盲就不会太远了。

就目前的医学而言,一旦视神经萎缩以后就不可能再生,因此青光眼是一种不可逆的致盲眼病。
临床上一般将青光眼分为原发性、继发性和先天性三大类,而原发性青光眼根据眼压升高时前房角的状态,分为闭角型青光眼和开角型青光眼。
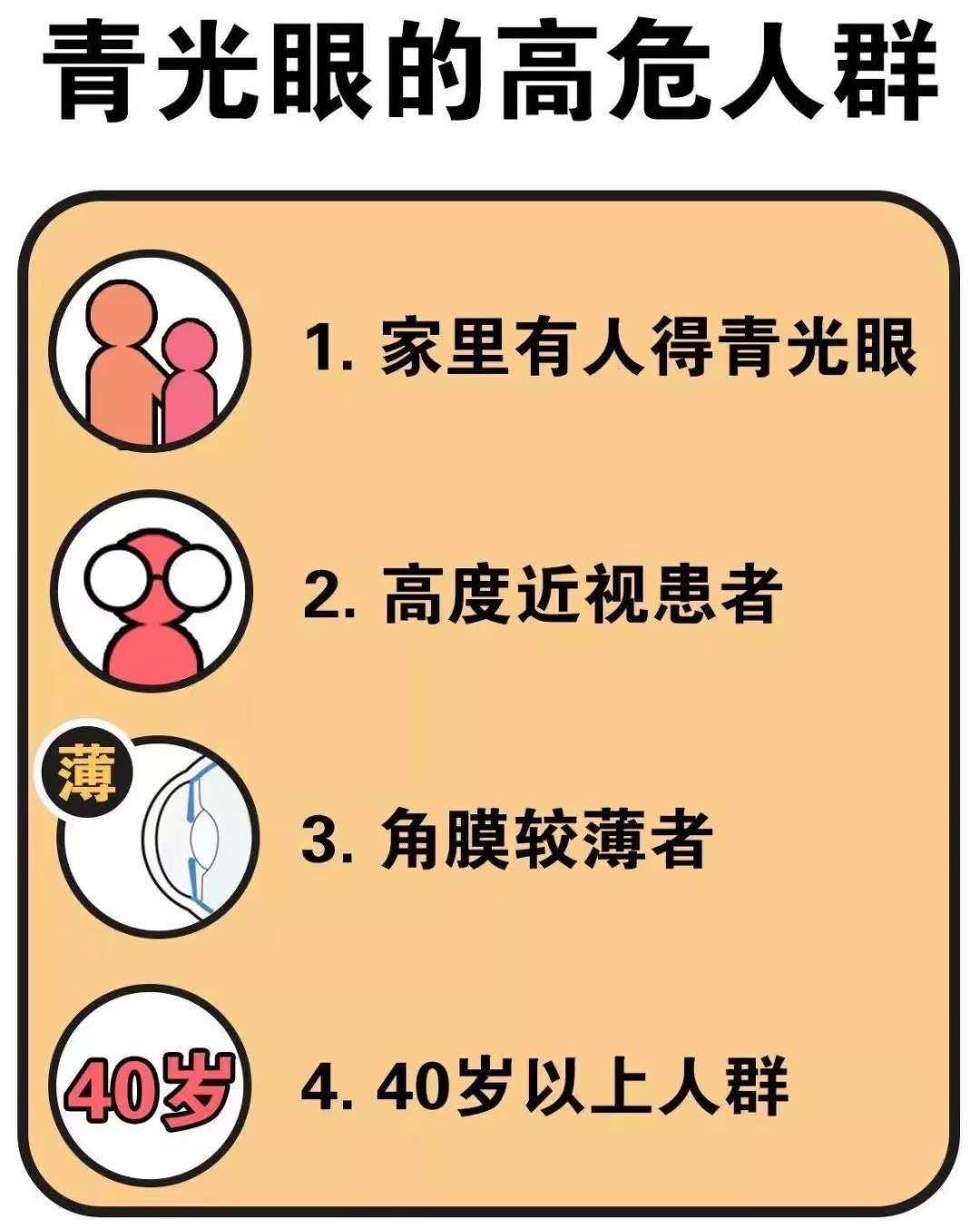
青光眼的患病率在全球平均为2-3%,世界卫生组织预计全世界的青光眼患者多达8千多万,而具有青光眼家族史(直系亲属)的,其患有青光眼的风险将可能超过常人的10倍。
另外在临床工作中常常发现性情急躁、易怒,或者终日郁闷不乐、遇事想不开、爱钻牛角尖的人群,发病率也比普通人高出许多。
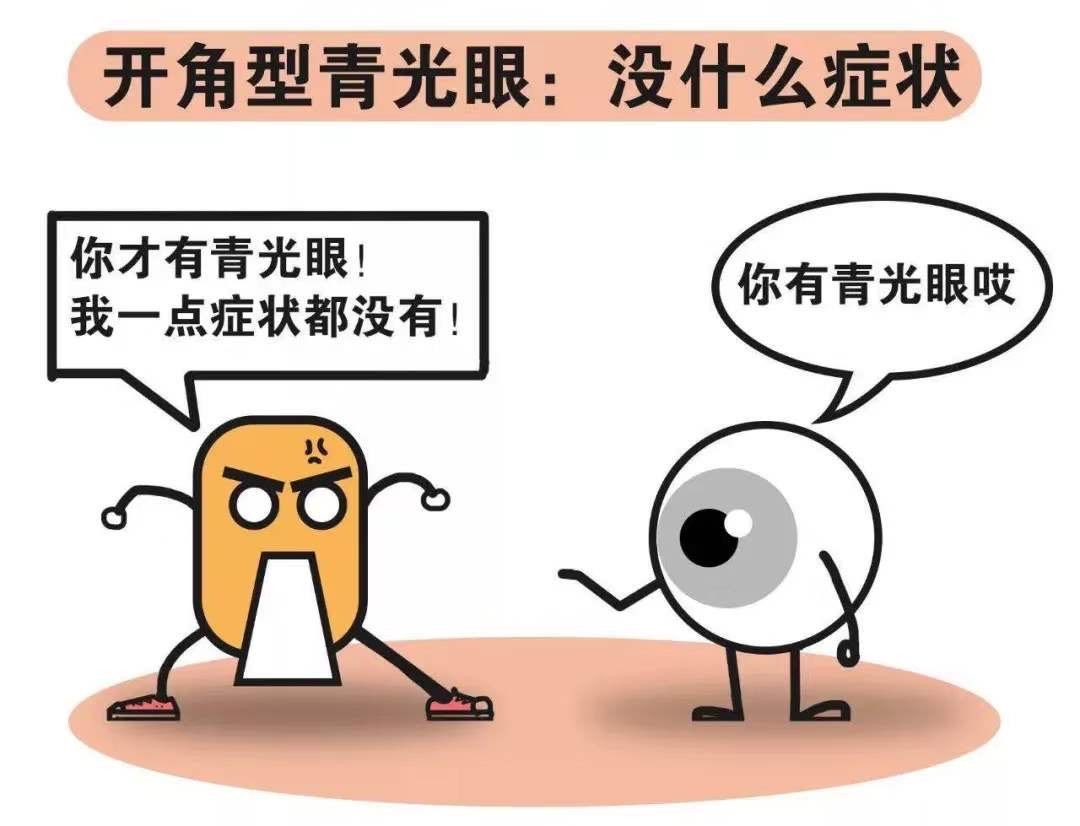
绝大多数开角型和慢性闭角型青光眼患者,是没有明显症状的,只有随着视野缺损缩窄(即缺失边缘视力)达到一定程度时,患者才会发现症状,这时往往已经到了青光眼的晚期。
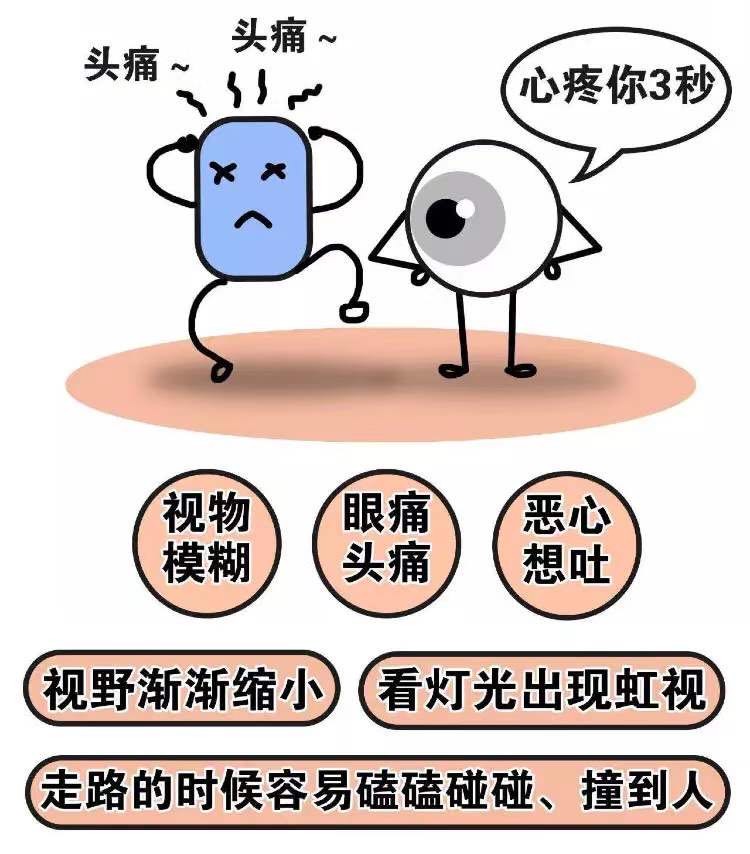
另外一种情况,急性闭角型青光眼急性发作时会出现以下症状,请立即就医:虹视(光源周围看到五颜六色的彩色光环);急性失明;眼睛发红,眼晴看上去雾蒙蒙的(尤其注意婴儿);恶心或呕吐伴眼睛疼痛;视野狭窄(管状视野)等。
在过去大家一直有这样一个概念:青光眼是个老年病,是属于老年人的专利。
其实不然,从眼流行病学统计来看,40岁以下的人群是以开角型青光眼为主,开角型青光眼具有发病隐匿、症状不明显的特点。
许多年轻人直到晚期,视功能严重受损时才发现,使其抱憾终身。

青光眼是一种慢性病,就跟糖尿病、高血压一样,终身都需要监控眼压的变化(不管做没做过手术)。
特别是原发性开角型青光眼,虽然不能治愈,但是通过长期的用药或手术,把眼压控制在目标范围内,也能一直保持有用的生活视力。

增加眼内房水排出 :通过药物、激光虹膜打孔和小梁切除、引流管/引流钉植入等方式,增加房水排出降低眼压。
减少眼内房水生成:用药物或者睫状体冷/光凝术等方式,抑制房水生成降低眼压。
治疗目的:让眼压达到安全的目标值,延缓或终止进行性的视神经损害。
患青光眼时间越长,视神经对眼压耐受性越差,需把目标眼压降至更低(最好一直找同一位青光眼医生看病,他才知道你的目标眼压),并定期检查眼压、眼底、视野等,根据病情的发展来决定治疗的方案,这样才可能终生保持有用的视功能。
青光眼说起来挺可怕,但只要充分了解它、面对它、及时就医,积极与青光眼医生配合,就可与青光眼终身友好共存。
再次强调,青光眼是任何年龄阶段都可能发生的疾病。
一定、一定、一定要了解青光眼的早期症状,及早发现并接受治疗,才能避免造成严重的不可逆转的视力损害。
教你一招:
定期检测视野的简单方法!
交替遮盖双眼,先遮住一只眼,另一个眼睛注视前方的一个点,能看到的大概范围就是视野,对比双眼视野的变化。
必要时,
定期进行眼科检查!
普通人群40岁后应每隔2年进行一次眼科检查,60岁后应每年检查一次。
青光眼高危人群,如有青光眼家族史、高度近视人、糖尿病患者、有眼外伤史等人群,更应高度重视眼科检查,最好35岁以后就每年检查一次。
有家族史的朋友没办法改变其遗传因素,但是保持良好的性情,豁达的心态,可以减少发病的机率。

生活这么美好,就让我们开开心心、快快乐乐的过好每一天!
扫一扫 手机端浏览



